
10月10日は「目の愛護デー」です。学校で行っている目の健康診断の歴史は古く、明治時代にさかのぼります。当時はトラコーマという眼の感染症が日本中で流行り、学校は集団で子どもたちの健診を行って、地域の流行を抑え込むためにも重要な役割を担っていました。当時からすると、トラコーマの流行はなくなりましたが、低視力の子どもたちがかなり増えているのが現状です。学校では学校保健安全法という法律で、毎年6月末までに健康診断を行うことが決められていますが、眼科でも視力を測定したり、眼疾患がないかどうかの健診を行っています。学校の眼科健診では、1.0未満の児童生徒に眼科受診を勧奨していますが、そもそも子どもたちの眼の見え方というのはどうなっているのでしょうか。また、色覚異常について、今回の特集では日本眼科医会の宮浦徹先生に解説をいただきました。

解説:公益財団法人日本眼科医会 理事
宮浦 徹 先生
1.子どもの眼の屈折と見え方
1.子どもの眼の屈折と見え方
はじめに
生まれた時の眼の屈折状態は遠視ですが成長とともに軽減し、就学を迎える頃には正視となり、その後学年が進むにつれて近視の割合が増えてきます。一方生まれて直ぐの赤ちゃんは眼の前で動くものを認識できる程度の視力ですが、毎日ものを見続けることにより発達し、1歳で0.2〜0.3、2歳で0.5〜0.6、そして3歳になると多くの子どもは1.0の視力を獲得するようになります。ただ3〜4歳児の視力はまだ不安定で、就学を迎える頃になって初めて安定した視力が得られるといわれています。就学後、とくに小学校高学年になってくると近視の増加とともに裸眼視力は低下します。このように子どもの屈折は成長とともに変化し、それに伴って見え方も変わることを知っておくことが大切です。
屈折の違いによる見え方
では近視や遠視、さらに乱視といった屈折異常の眼は実際どのように見えているかを考えてみましょう。それぞれの屈折異常については通常、遠方を見ている時の眼の状態を示しながら説明されることが多いのですが(図1)、これだけではどのように見えているのかが実感できません。それは眼にはピントを合わせる力、調節力(図2)が備わっていて、物を見るときに様々な形で関与しているからです。この調節力がほとんど働いていない状態が図1の遠方視で眼の負担が最も少ない状態なのですが、見る対象が近づくにつれ調節が自動的に強まりピントの合った映像が見える仕組みになっています。つまり近くを見ている時は自然に眼に力が働いている状態、すなわち眼に負担がかかっている状態といえます。子どもの眼は成人に比べてこの眼の力、調節力がとても強いのですが、年とともに低下し続けるため、年齢によって同じ屈折異常であっても見え方や疲れ易さが異なります。
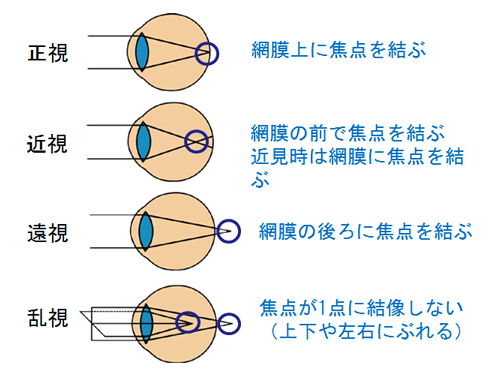
図1 正視と屈折異常の眼における遠見時の結像状態
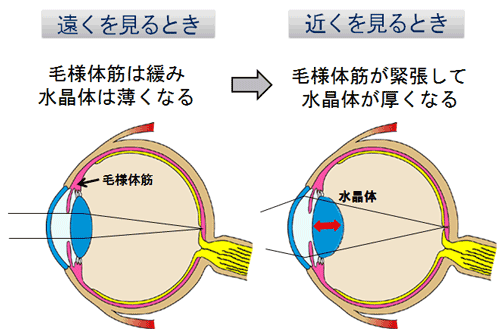
図2 正視の眼における遠見時と近見時の調節状態
近視の見え方
近視の人が遠くをみている時は図1の状態のとおり網膜の前で結像するため、写真のピンボケ(前ピン)状態になりますが、近くのもの、例えばデスク周りなどははっきりと見ることができます。ただ強度近視になると、10センチぐらいに近づかないとピントが合わないためデスクワークにおいても凹レンズの眼鏡が必要になります。
遠視の見え方
遠視では図1の遠方視ではピンボケ(後ピン)になっていますが、子どもの場合、軽度の遠視では自動的に調節力が働き、像は網膜に結像するため実際にはピントの合った対象物を見ることができます。遠くはもちろん、近くを見る時にもはっきりと物を見ることができ、見え方は正視と変わりません。このように子どもの眼は十分な調節力を持っているため、遠方視力の良い軽度の遠視では眼の疲れを訴えることはありません。しかし中高生になってくると近業による眼の疲れを訴える生徒がおり、凸レンズの遠視用眼鏡を利用するように指導します。一方、少し度の強い遠視になると、近くがぼやけ、さらに遠見視力も低下する傾向が見られます。例えば朝は良く見えていても、夕方頃になると視力が低下するなど視力の日内変動があるのもこのような遠視の特徴で、年齢が進むほど顕著になってきます。もっと強い遠視になると、たとえ調節力の強い幼児であっても近くから遠くまで、眼に映るすべての物にピントが合わなくなるため、視力の発達が阻害されて弱視になってしまいます。このような子どもを早期に見つけ出し弱視治療を受けさせるためにも、園児の視力検査は欠かせません。
乱視の見え方


図3 下段は近視性直乱視の見え方をイメージしたもの。近視性直乱視では上下の切れ目は左右に比べ識別し易い。
乱視の見え方は近視や遠視と異なり複雑です。図1の乱視では焦点が2つあります。これは角膜(時に水晶体)のひずみが原因で起こる屈折異常です。角膜は弾性のある透明な組織ですが、多くは上下のまぶたに押された形をしており、ラグビーボールを横にしたような形状をしています。このような眼は直乱視(図1)と呼ばれる屈折異常を呈します。逆にラグビーボールを縦にした形状の角膜を持つ眼を倒乱視と呼びます。同じ乱視であっても直乱視と倒乱視の見え方は異なります。理論上、直乱視では上下に重なる2つの像が網膜に投影されることになり、一方倒乱視では左右に重なる2つの像が投影されることになります。ただ軽度の乱視、特に生理的な直乱視においては修正機能が働き、2つの像も頭の中では1つのものと認識され視力は比較的良好に保たれます。乱視の度が強くなってくるにつれ、網膜の像は微妙にずれて認識され、直乱視では縦の線が横の線に比べて濃く映り、ランドルト環の上下の切れ目は識別できても、左右の切れ目は識別し難くなります(図3)。文字では「り」は読めても、「こ」は読み難くなります。ランドルト環を用いた視力検査の時に上下に切れ目のある指標が読めて、左右に切れ目がある指標が読めない子どもは近視性の直乱視の疑いがあります。逆に左右に切れ目のあるランドルト環が読めて、上下の切れ目が読めない子は近視性の倒乱視の疑いがあります。視力測定においてランドルト環の4方向中3方向で正解とするのはこれら乱視の見落としをなくすためなのです。とくに就学後の視力検査で中等度の乱視による弱視が見つかることがありますので注意したいものです。また高齢者になってくると「まぶたの張り」がなくなってくるため倒乱視の方が増えてきます。倒乱視では直乱視に比べて自身による補正が難しいためか視力への影響が強く、また眼精疲労を起こしやすいという特徴があります。
以上、近視、遠視、乱視の見え方について述べましたが、実際には近視と乱視、遠視と乱視等、2つの屈折異常が重なっていることが多く、それぞれ近視性乱視、遠視性乱視と呼ばれています。


